幹細胞が女性の糖尿病を回復させる — 世界初…彼女はこの種の移植を受けた最初の1型糖尿病患者です。
以下は、記事の抜粋です。
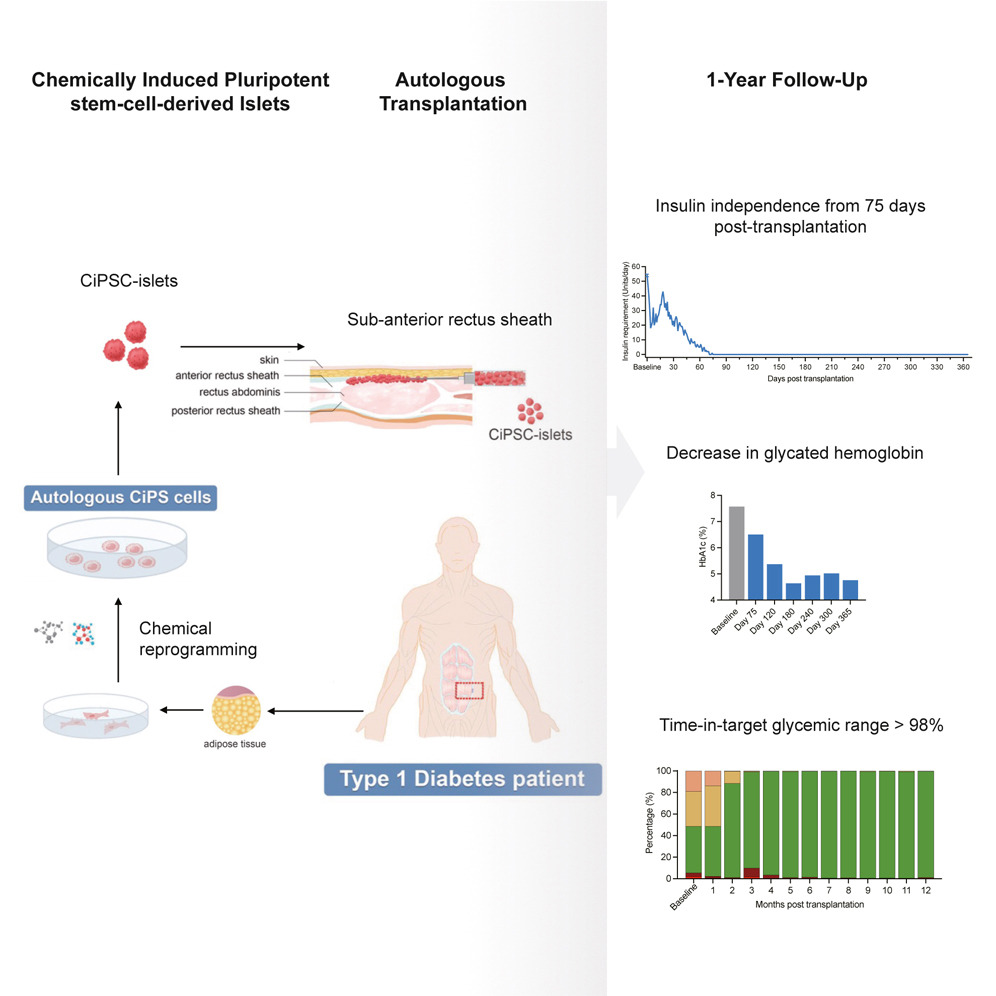
1型糖尿病を患う25歳の女性は、再プログラムされた幹細胞1の移植を受けてから3か月も経たないうちに、自分でインスリンを生成し始めた。彼女は、自分の体から採取した細胞を使って治療を受けた最初の1型糖尿病患者である。
「今は砂糖を食べられます」と天津市に住むこの女性はネイチャー誌の電話インタビューで語った。移植手術から1年以上が経ち、「何でも食べるのが好きです。特に火鍋が好きです」と彼女は言う。
カナダのアルバータ大学のJames Shapiro氏は、この手術の結果は驚くべきものだと語る。「手術前に大量のインスリンを必要としていた患者の糖尿病が完全に治りました。」
Cell誌に掲載されたこの研究は、上海の別のグループによる研究結果に続くもので、同グループは4月に、2型糖尿病を患う59歳の男性の肝臓にインスリン産生膵島を移植することに成功したと報告している。膵島も男性自身の体から採取した再プログラムされた幹細胞から作られたもので、男性はそれ以来インスリンの投与を中止している。
これらの研究は、世界中で約5億人が罹患している糖尿病の治療に幹細胞を使用する数少ない先駆的試験のうちの1つである。そのほとんどは、体が十分なインスリンを生成しないか、ホルモンを利用する能力が低下する2型糖尿病である。1型糖尿病では、免疫系が膵臓の島細胞を攻撃する。
膵島移植は病気を治療できるが、高まる需要を満たすだけのドナーがいない。そのため、移植を受ける人はドナー組織が拒絶反応を起こすのを防ぐために免疫抑制剤を使わなければならない。
幹細胞は体内のあらゆる組織を増殖させるのに利用でき、研究室で無期限に培養できるため、膵臓組織の無限の供給源となる可能性がある。研究者らは、人自身の細胞から作られた組織を使用することで、免疫抑制剤の必要性を回避できるとも期待している。
再プログラムされた細胞
北京大学のDeng Hongkui 氏らは、1 型糖尿病患者 3 人から細胞を抽出し、体内のあらゆる細胞型に形成できる多能性状態に戻した。この再プログラム化技術は、約 20 年前に京都大学の山中伸弥氏によって初めて開発された。しかし、Deng 氏と彼の同僚はその技術を改良した。山中氏が行ったように遺伝子発現を誘発するタンパク質を導入する代わりに、彼らは細胞を小分子にさらした。これにより、プロセスをより細かく制御できるようになった。
研究者らはその後、化学的に誘導された多能性幹(iPS)細胞を使用して膵島の3Dクラスターを生成した。彼らはマウスと非ヒト霊長類で細胞の安全性と有効性をテストした。
2023年6月、30分もかからなかった手術で、研究者らは女性の腹筋に約150万個の膵島に相当する膵島を注入した。膵島移植の新しい部位だ。膵島移植のほとんどは肝臓に注入されるため、細胞を観察することはできない。しかし、膵島を腹部に置くことで、研究者らは磁気共鳴画像法を使って細胞を監視し、必要に応じて除去できる可能性がある。
インスリンフリー
2か月半後、女性は補充をしなくても生きていけるだけのインスリンを生産できるようになり、その生産レベルを1年以上維持している。そのころには、女性は危険な血糖値の急上昇や急降下を経験することがなくなり、1日の98%以上は目標範囲内にとどまっていた。「これは驚くべきことです」と京都大学の糖尿病研究者、矢部大介氏は言う。「これが他の患者にも応用できれば素晴らしいことです」
結果は興味深いが、もっと多くの人で再現する必要がある、とマイアミ大学の内分泌学者で1型糖尿病を研究している Jay Skyler氏は言う。Skyler氏はまた、この女性の細胞が最大5年間インスリンを生成し続けることを確認してから「治癒」と判断したいと考えています。
Deng 氏は、他の2人の被験者の結果も「非常に良好」であり、11月に1年目を迎え、その後、さらに10人か20人に試験を拡大したいと考えているという。
この女性は以前の肝臓移植ですでに免疫抑制剤を投与されていたため、研究者らはiPS細胞が移植片拒絶反応のリスクを軽減したかどうかを評価できなかった。
たとえ体が細胞を「異物」とみなさないため移植を拒絶しなかったとしても、1型糖尿病患者は自己免疫疾患を患っているため、体が膵島を攻撃するリスクは依然としてある。Deng氏は、免疫抑制剤のおかげでこの女性ではこのようなことは見られなかったが、この自己免疫反応を回避できる細胞の開発に取り組んでいると語る。
ドナー細胞
研究者らによると、レシピエント自身の細胞を使った移植には利点があるが、その手順を大規模に展開し、商業化するのは難しいという。いくつかのグループが、ドナーの幹細胞を使って作られた膵島細胞の試験を開始している。
ボストンのVertex Pharmaceuticals社が主導したある臨床試験の予備結果が6月に発表された。1型糖尿病の参加者12名が、肝臓に注入された提供された胚性幹細胞から作られた膵島を移植された。参加者全員に免疫抑制剤が投与された。移植から3か月後、参加者全員が血流中にブドウ糖が存在するとインスリンを産生し始めた4。インスリン非依存になった人もいた。
昨年、Vertexは、提供された幹細胞から得た膵島細胞を、免疫系の攻撃から守るために設計された装置に入れるという別の試験を開始した。この装置は、免疫抑制剤を投与されていない1型糖尿病患者に移植された。「この試験は現在も進行中です」と、17人の被験者を登録することを目指しているこの研究に携わっている Shapiro氏は言う。
矢部氏はまた、ドナーのiPS細胞から作製した膵島細胞を使った治験も開始しようとしている。同氏は膵島のシートを作成し、免疫抑制剤を投与される1型糖尿病患者3人の腹部組織に外科的に移植する計画だ。最初の被験者は来年初めに移植を受ける予定だ。
元論文のタイトルは、”Transplantation of chemically induced pluripotent stem-cell-derived islets under abdominal anterior rectus sheath in a type 1 diabetes patient(1型糖尿病患者に対する化学的に誘導された多能性幹細胞由来膵島の腹直腸前膜鞘下移植)”です(論文をみる)。
血中のブドウ糖に反応してインスリンを分泌する細胞が化学的に誘導された多能性幹細胞で作られたのは素晴らしいと思います。あとは、自己免疫反応の制御とコストが大きな問題だと思います。

コメント